2026 Autor: Priscilla Miln | miln@babymagazinclub.com. Viimati modifitseeritud: 2025-06-01 05:15:21
Mis on platsenta previa? See on meditsiiniline termin, mis viitab erinevat tüüpi platsenta kinnitumisele emaka külge. "Previa" näitab, et platsenta asub (kinnitub) sünnikanali lähedal või isegi blokeerib need. Platsenta previa raseduse ajal on anomaalia, selle tüüpide ja raseda naise emakas lokaliseerimise tunnuste kohta ning seda käsitletakse artiklis.
Üldterminoloogia
Platsenta on ühendus lapse ja ema vahel, selle abil saab ta tema kehast hapnikku ja toitaineid ning selle kaudu loobub ta ainevahetusproduktidest.
Lapse eluiga ja see, kui hästi rasedus areneb, sõltub otseselt selle organi seisundist. Seetõttu vajab naine raseduse mis tahes patoloogia diagnoosimisel hoolikat meditsiinilist järelevalvet.
Mis on platsenta previa? Sünnitusabis peetakse seda- raseduse patoloogia või anomaalia, mis areneb:
- raseduse viimastel nädalatel umbes 0,4% juhtudest;
- 20-33 nädala vanuselt 5-12% juhtudest.
Lapse kasvades ja emaka venimisel platsenta migreerub, sel juhul märgivad arstid, et platsenta previa on tõusnud. See tähendab, et orel võttis koha, mille loodus ette nägi.
Selleks, et mõista, mis on platsenta previa, peaksite meeles pidama, kuidas emakas töötab. See on lihaseline organ, mis koosneb kehast, põhjast ja kaelast. Põhi asub elundi ülaosas, emakakael on emaka põhjas ja keha ulatub nende vahele. Emakakaela välimine osa ulatub välja tuppe.
Sünnitusprotsessi käigus avaneb emakakael lapse pea survel ja tema keha läheb emakast tuppe. Laps aga ei sünni, kui tee on millegagi takistatud. Just selliseks takistuseks saabki platsenta, mis võtab enda alla emakakaela kõrval oleva ruumi. See häirib normaalset sünnitust ning arstid peavad seda seisundit ohuks lapse arengule ja sündimisele.
Platsenta previa korral on vastsündinu surma tõenäosus väga kõrge, ulatudes 6-25% juhtudest. Selline suremuse tase on tingitud enneaegsest sünnitusest, lapse valest asendist emakas. Platsenta previa võib naisel põhjustada tõsist verejooksu ja lõppeda surmaga. Näiteks umbes 3% naistest sureb verejooksu tõttu. Lapse ja ema surma tõttu peetakse platsenta previat tõsiseks ja ohtlikuks patoloogiaks.rasedus.
Vaatused
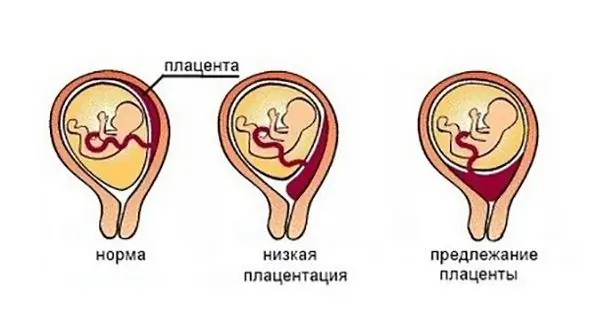
Sõltuv alt platsenta asukohast on mitut tüüpi esitusviisi. Praegu on kaks klassifikatsiooni:
- Esimene põhineb platsenta asukohal raseduse ajal ultraheli abil.
- Teiseks - platsenta asukoha määramisel sünnitusprotsessi ajal.
Te peaksite teadma, et esitusviisi tüüp ja aste muutuvad lapse kasvades ja emaka kasvades.
Ultraheli andmetel on raseduse ajal sellist tüüpi platsenta previa:
- Täielik - platsenta sulgeb kogu emakakaela emakasisese avause. Isegi kui emakakael avaneb enne sünnitust täielikult, ei saa laps sünnitusteedesse liikuda, kuna platsenta segab seda. Loomulik sünnitus sellise platsenta asukoha patoloogiaga on võimatu. Ainus väljapääs selles olukorras on keisrilõige. Tuleb märkida, et selle organi sellist asendit emakaõõnes täheldatakse 30% juhtudest diagnoositud esitusviiside koguarvust ja see on kõige ohtlikum.
- Platsenta previa mittetäielik või osaline - elund kattub osaliselt emakakaelaga, jättes väikese vaba ala. Sellise platsenta asendiga sünnitusprotsessi ajal ei saa lapse pea reeglina kitsasse pilusse minna. Seetõttu pole ka loomulik sünnitusprotsess sel juhul võimalik.
- Madal platsenta previa raseduse ajal diagnoositakse, kui platsenta kinnitub emakakaelast seitsme sentimeetri või vähema kaugusele. See tähendab, et platsenta ei kattu sellega. Raseduse ajal madala platsenta previa taustal on loomulik sünnitusprotsess täiesti võimalik. See on tüsistuste tekke seisukoh alt kõige soodsam patoloogiatüüp.
Madala või mittetäieliku puudulikkuse erijuhtum on posterior platsenta previa. Selles asendis on see kinnitatud emaka tagaseina külge.
Eesmine platsenta previa on veel üks võimalus madala või mittetäieliku platsenta korral. Selles asendis on see kinnitatud emaka eesmise seina külge. Seda paigutust nimetatakse ka "platsenta previa piki esiseina". Seda elundi asendit ei peeta patoloogiaks, vaid see peegeldab normaalse lokaliseerimise varianti. Enamikul juhtudel määratakse tagumine ja eesmine esitus ultraheliga enne 25-28 rasedusnädalat, elund võib 10 nädala jooksul migreeruda ja võtta sünnituse alguse ajaks normaalsesse asendisse.
See klassifikatsioon kajastab ultraheliga määratud platsenta previa tüüpe raseduse ajal.
Lisaks sellele tüpoloogiale kasutati pikka aega kliinilist tüpoloogiat, mis põhineb elundi asukoha määramisel sünniprotsessi ajal.
Tuginedes sünnituse ajal tehtud vaginaalsele uuringule, eristatakse järgmisi platsenta asenditüüpe:
Keskne platsenta previa
Emakakael on täielikult blokeeritud. Keskse platsenta previa korral on loomulik sünnitusprotsess võimatu. Suhteliselt on tegemist sellise korraldusega, mis määratakse enne sünnitust uuringu käigus ja vastab täielikult aastal kehtestatud esitlusele.raseduse ajal tehtud ultraheli tulemus.
Hilisem esitlus
Tupeuuringu käigus avastab arst osa emakakaela katvast platsentast. See asend sünnituse ajal vastab mittetäielikule esitlusele, mis on kindlaks tehtud ultraheliuuringu tulemusel.
Tagumine marginaalne platsenta previa
Platsenta asub emakakaela lähedal. Platsenta tagumine marginaalne previa vastab mittetäielikule kujutisele, mis on kindlaks tehtud ultraheliuuringuga raseduse ajal.
Põhjused
Placenta previa on kõige sagedamini seotud endomeetriumi patoloogiliste muutustega, mis arenevad põletiku, operatsiooni tõttu, tüsistusena eelnevate sünnituste tõttu.
Emaka anomaaliad, endometrioos, mitmikrasedused, fibroidid, emakakaela polüübid võivad samuti olla platsenta previa põhjused.
Kõik need tegurid põhjustavad tõsiasja, et viljastatud munaraku õigeaegne siirdamine emaka ülemisse segmenti on häiritud ja see kinnitub selle alumisse ossa. Kõige sagedamini tekib platsenta previa naistel, kes sünnitavad uuesti.

Sümptomid
Selle patoloogia kõige olulisem sümptom on verejooks, mis on tavaliselt valutu ja korduv. Platsenta previa korral võib verejooks tekkida igal raseduse etapil, kuid enamasti esineb see teisel trimestril emaka tugeva ja kiire suurenemise tõttu.
Verejooks põhjustab platsenta irdumist, see tähendab, et veresooned puutuvad kokku,millest järgneb helepunast verd.
Veritsust võivad esile kutsuda mitmesugused tegurid: tupekontroll, tugev füüsiline aktiivsus, köha, seksuaalvahekord, tugev pinge roojamise ajal, sauna või vanni külastamine.
Sõltuv alt platsenta previa tüübist eristatakse järgmisi verejooksu liike:
- Rikkalik, äkiline, valutu, esineb sageli öösel, iseloomulik platsenta previale. Selline verejooks algab ootamatult ja võib ka äkitselt katkeda või kesta pikka aega vähese vooluna.
- Verejooks viimastel nädalatel enne sünnitust või sünnituse ajal on tüüpiline mittetäieliku esituse korral.
Verejooks võib olla mitte ainult raseduse patoloogia sümptom, vaid ka selle tüsistus, kui see jätkub pikka aega.
Pikaajalise verejooksuga rasedatel võib tekkida aneemia, madal vererõhk, minestamine.
Platsenta previa kaudsed sümptomid võivad olla lapse vale esitus ja kõrge emakapõhi.
Diagnoos

Raseduse patoloogia diagnoosimisel võib lähtuda naisele iseloomulikest kaebustest, ultraheli või vaginaalse günekoloogilise uuringu tulemustest.
Iseloomulikud platsenta previa tunnused on:
- Verine helepunane eritis pingevaba ja valutu emakaga.
- Kõrge silmapõhja seisund.
- Valelapse asukoht emakas.
Kui rasedal naisel on need sümptomid, kahtlustab arst platsenta previat. Sellisel juhul tupeuuringut ei tehta, kuna see võib esile kutsuda tugeva verejooksu ja enneaegse sünnituse.
Esialgse analüüsi kinnitamiseks saadetakse naine ultraheliuuringule, mis määrab täpselt, kas esineb platsenta previa ja kui suur on emakakaela kattumine. Nende andmete põhjal teeb arst otsuse ravi kohta ja valib sünnitusviisi.
Ultraheli
Ultraheli on kõige kahjutum, kahjutum ja informatiivsem meetod selle patoloogia diagnoosimiseks. See uurimismeetod võimaldab täpselt määrata esitluse tüübi, mõõta lapse koha (platsenta) pindala ja paksust, määrata eraldumise piirkonnad, kui neid on. Platsenta erinevate tunnuste diagnoosimiseks tehakse ultraheli mõõduk alt täis põiega.
Patoloogia avastamisel tehakse migratsioonikiiruse määramiseks ultraheli iga 2 nädala järel. Arstid saadavad raseda naise diagnoosimiseks 16., 24. ja 36. nädalal, et määrata platsenta asukoht. Kui rasedal on võimalus ja soov, siis võib uuringut teha kord nädalas.
Võimalikud tüsistused
Mis ähvardab platsentat? Selle raseduspatoloogiaga võivad tekkida järgmised tüsistused:
- aneemia;
- äge loote hapnikuvaegus;
- ohtub raseduse katkemine;
- preeklampsia;
- lapse vale asend emakaõõnes;
- lapse arengu hilinemine.
Raseduse katkemise oht tekib korduva platsenta irdumise tõttu, mis põhjustab loote ägedat hapnikupuudust ja verejooksu.
Aneemiat põhjustab korduv verejooks. Tekib krooniline verekaotus, veremahu puudulikkus, selle hüübivus on häiritud, mis võib põhjustada raseda surma sünnitusprotsessis.
Imiku vale asend emakas, st tema tuharseisus on tingitud asjaolust, et elundi alumises osas ei ole kohta, kuhu lapse pea mahuks, kuna see on osaliselt hõivatud platsenta.
Intiimsus ja platsenta previa
Sellise raseduse patoloogiaga on intiimsus vastunäidustatud, kuna see võib esile kutsuda selle irdumise ja verejooksu. Igasugune erutus on vastunäidustatud, kuna see võib põhjustada emaka intensiivset kokkutõmbumist, mis on samuti ebasoodne platsenta previa jaoks ja võib esile kutsuda mitte ainult eraldumise, verejooksu, vaid ka enneaegse sünnituse.
Ravi
Kahjuks puudub praegu spetsiifiline ravimeetod, mis muudaks platsenta asukohta ja kinnitumist emakaõõnes.
Seetõttu on selle patoloogia ravi suunatud verejooksu peatamisele (peatamisele) ja raseduse säilitamisele, kõige ideaalsemal juhul enne sünnituse algust.
Platsenta previa korral peab rase naine järgima kogu perioodi vältel režiimi, mille eesmärk onpõhjuste väljajätmine, mis võivad põhjustada verejooksu. Ta peab piirama füüsilist tegevust, mitte seksima, mitte hüppama, mitte jooksma, mitte lennukiga lendama, vältima stressirohke olukordi, mitte kandma raskeid asju. Aeg-aj alt peaksite lamama selili, jalad üles. Selles asendis peate võimalusel puhkama.

Pärast 20 nädalat platsenta previaga, kui verejooks ei ole tugev ja peatub iseenesest, peaks naine läbima konservatiivse ravikuuri, mille eesmärk on säilitada rasedus kuni 38 nädalani. Ravi hõlmab järgmisi ravimeid:
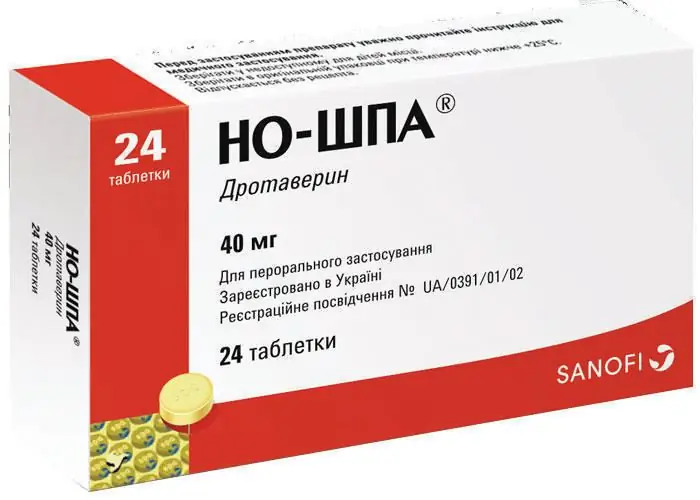
- Spasmolüütikumid nagu "No-Shpa", "Ginipral", "Papaverine", mis parandavad emaka alaosa venitamist.
- Rauaravimid aneemia ennetamiseks ja raviks, nt Ferrum Lek, Totema, Sorbifer Durules, Tardiferon.
- Loote verevarustust parandavad ravimid, nt E-vitamiin, Trental, foolhape, Ascorutin, Curantil.
Sageli koosneb kerge verejooksu konservatiivne ravi järgmistest ravimitest: magneesia (intramuskulaarselt), Magne B6, No-Shpa, Partusisten, Sorbifer, E-vitamiin, foolhape. Annuse ja manustamisviisi valib arst iga naise jaoks individuaalselt.
Neid ravimeid tuleb võtta kogu perioodi jooksul. Kui verejooks on tugev,kutsuge kiiresti kiirabi või minge ise haiglasse. Haiglas süstitakse naisele intravenoosselt "Partusisten" ja "No-Shpu" ning suurtes annustes, nii et emaka lihased on tugev alt lõdvestunud ja selle alumine osa hästi venitatud. Pärast seda võtab naine uuesti ravimeid tablettidena.
Loote hapnikupuuduse raviks ja ennetamiseks kasutatakse järgmisi ravimeid:
- "Trental" (intravenoosselt või tablettidena);
- "Curantil";
- E-vitamiin;
- C-vitamiin;
- "Kokarboksülaas";
- foolhape;
- "Actovegin";
- glükoos - IV.
Ravi nende ravimitega viiakse läbi kursustena kogu raseduse vältel. Kui need vahendid võimaldavad teil rasedust pikendada kuni 36 nädalani, paigutatakse naine haiglasse ja ta valib, kuidas ta sünnitab: loomulik sünnitus või keisrilõige.
Kui selle raseduspatoloogia puhul tekib tugev verejooks, mida arstid ei suuda mõne tunni jooksul peatada, tehakse naise elu päästmiseks erakorraline keisrilõige. Sellises olukorras ei mõtle nad loote elule ja päästmisele, kuna katse säilitada raske verejooksuga rasedus põhjustab nii ema kui ka lapse surma. Erakorraline keisrilõige platsenta previaga viiakse läbi järgmiste näidustuste korral:
- Korduv verejooks koos tõsise verekaotusega.
- Regulaarne verejooks vähese verekaotusega ning naisel on madal vererõhk ja raske aneemia.
- Samaaegne verejooks koos tõsise verekaotusega (üle 250 ml).
- Raske verejooks ja täielik platsenta previa.
Sünd

Selle raseduspatoloogiaga sünnitus võib olla loomulik või keisrilõike teel. Sünnitusviisi valib arst sõltuv alt loote ja raseda seisundist, platsenta previa tüübist, verejooksu olemasolust või puudumisest.
Keisrilõiget tehakse praegu 70-80% platsenta previaga naistest. Näidustused operatsiooniks on järgmised juhud:
- Emakakaela täielik oklusioon platsenta poolt.
- Emakakaela mittetäielik oklusioon, kuid koos lapse ebaõige asendiga emakas, samuti armide ja muude vigastuste olemasolul emakal, mitmikraseduste korral, kui naisel on kitsas vaagen, polühüdramnion, esmasünnitaja vanus (üle 30 aasta).
- Pidev verejooks, mille puhul verekaotus on üle 250 ml.
Kui loetletud näidustused operatsiooniks puuduvad, otsustab loomuliku sünnituse võimaluse üle arst.
Sellistel juhtudel võib selliseid sünnitusi läbi viia platsenta previaga:
- Pärast lootekoti avanemist ei esine verejooksu või see peatub täielikult.
- Emakakael on piisav alt laienenud ja on sünnituseks valmis.
- Kontraktsioonid on korrapärased ja piisav alt tugevad.
- Lapse pea (õige) esitlus.
Selle kõige juures ootavad arstid sünnitusprotsessi algust ilma stimuleerivaid ravimeid kasutamata. Sünnitusprotsessis avaneb loote põis, kui emakakael avaneb 2 sentimeetri võrra. Kui veritsus algab või ei lõpe pärast avamist, tehakse erakorraline keisrilõige. Kuid verejooksu puudumisel toimub sünnitus loomulikul viisil.
Ema ja lapse prognoos
Kuna tugevat verejooksu ja õigeaegset operatsiooni ei toimu, on prognoos lapsele ja emale soodne. Platsenta previa on elu- ja terviseohtlik patoloogia, mistõttu peate läbima kõik vajalikud uuringud ja järgima rangelt kõiki arsti soovitusi.
Kui see patoloogia avastatakse esimesel ja teisel trimestril, ei tohiks rase naine väga muretseda, kuna "platsenta migratsiooni" tõenäosus on väga suur ja sünnituse alguseks võib ta seda võtta. loomulik, looduse poolt väljamõeldud, asend.
Placenta eelvaade: ülevaated

Naised, kes on kandnud lapse platsenta previaga, reageerivad sellele patoloogiale erinev alt. Enamik märgib, et platsenta previa tuvastati neil 20. ja 27. rasedusnädala vahel ning sünnituse ajaks taandus see patoloogia iseenesest. See tähendab, et arstid nimetavad seda nähtust "platsenta migratsiooniks". Sellistel naistel kulges sünnitus ja rasedus turvaliselt, millest räägitakse temaatilistes foorumites.
Saage tuttavaksInterneti-arvustused naistest, kelle platsenta sünnihetkel ei rännanud ja neile tehti keisrilõige. Nende rasedus oli raske, regulaarselt täheldati verejooksu. Mõned läksid rasedust säilitama haiglasse. Naised sellistes olukordades märgivad, et platsenta previa on väga tõsine patoloogia.
Enamasti lõppes selle patoloogiaga rasedus terve ja normaalse lapse sünniga, naised foorumites räägivad sellest, kutsudes teisi rasedaid mitte muretsema, mitte muretsema ja enda eest hoolitsema.
Ennetamine
Platsenta previa ennetamise meede on abortide ennetamine, suguelundite patoloogiate, krooniliste suguelundite põletikuliste haiguste avastamine ja ravi.
Raseduse planeerimise etapis on vaja jälgida endomeetriumi seisundit ja muutust ultraheli abil 2-3 tsüklit.
Raseduse ajal on vajalik kõrvalekallete varajane diagnoosimine, raseduse nõuetekohane juhtimine, võttes arvesse kõiki riske ja tüsistuste tõenäosust, valides optimaalse sünnituse meetodi.
Rase naine, kellel on diagnoositud platsenta previa, peaks end kaitsma emotsionaalse ja füüsilise stressi eest. Ta peab täielikult välistama äkilised liigutused, ületöötamise, stressi.
Ta peaks järgima õiget elustiili, puhkama piisav alt, olema sagedamini väljas ja olema täielikus emotsionaalses rahus.
Mõelge oma dieet uuesti läbi, et sisaldada rauaga rikastatud toite. Kõhukinnisust tuleks vältida.
Niimis on platsenta previa? See on tõsine patoloogia, mille puhul platsenta fikseeriti nii, et see blokeeris osaliselt või täielikult emakakaela. Selline lokaliseerimine takistab normaalset sünnitusprotsessi ning ohustab ka lapse ja ema tervist ja elu.
Kuid meditsiini praeguse arengutaseme juures talub enamik platsenta previaga rasedusi kergesti ja lõpeb ohutult nii emale kui lapsele.
Soovitan:
Kutsika song: põhjused, sümptomid, ravi, taastumisperiood ja veterinaararstide nõuanded
Nabasongi esinemine kutsikal on üsna tavaline patoloogia. Selle defektiga kukuvad siseorganid (emakas, soolesilmus, omentum) alakõhus tekkinud auku välja. Enamikul juhtudel on haigus pärilik
Laps haigestub iga kuu – mida teha? Lapse terviklik arstlik läbivaatus. Kuidas karastada nõrga immuunsusega last

Kui laps haigestub iga kuu, siis see ei anna põhjust arvata, et tal on kaasasündinud probleeme. Võib-olla tuleb pöörata tähelepanu tema immuunsusele ja mõelda selle tugevdamisele. Mõelge võimalustele, mis säästavad teie last pidevate külmetushaiguste eest
Imikute ülierutuvus: põhjused, sümptomid, ravi, taastumisperiood ja parimate lastearstide nõuanded

Imikutel esinev ülierutuvus on tänapäeval üsna levinud probleem. Raviprotsess sisaldab üsna palju erinevaid elemente, mis annavad tulemusi ainult koos kasutades. Vanemate ülesanne ei ole tervenemise hetke maha jätta
Tserebellaarne ataksia kassidel: põhjused, sümptomid, ravi, taastumisperiood ja loomaarstide nõuanded

Kui väike kassipoeg kõnnib ja kukub, teeb see omaniku alati ärevaks. Eriti kummaline tundub olukord siis, kui lemmikul pole samal ajal muid tervisehädasid. Kassipojal on hea isu, ta on liikuv ja aktiivne, ei tee kaeblikku mjäu. Kuid ta ei saa reeglina esimestest sammudest alates normaalselt kõndida. See võib olla kasside väikeaju ataksia ilming
Rasedate vasomotoorne riniit: põhjused, sümptomid, diagnoos, määratud ravi, taastumisperiood ja günekoloogi nõuanded

Lapseootus on imeline aeg naise elus. Lapseootel ema kogeb kõige eredamaid emotsioone, kuid mõnikord satub ärevus tema südamesse. Naine võib muretseda oma heaolu ja sündimata lapse tervise pärast. Tema ärevus suureneb, kui tal ilmnevad raseduse ajal vasomotoorse riniidi sümptomid. Tulevase ema nohu saab ravida rahvapäraste meetoditega, kuid parem on konsulteerida arstiga

